Colonoscopie
O colonoscopie (de asemenea, colonoscopie sau colonoscopie ) este utilizată pentru a examina colonul și, de obicei, ultimul centimetru al intestinului subțire .
Un pionier în acest domeniu a fost elvețianul Peter Deyhle (1969).
indicaţie
Motivele (indicația) pentru efectuarea colonoscopiei sunt:
- Colonoscopie preventivă de la vârsta de 50 de ani
- Colonoscopia de screening pentru formele familiale de cancer colorectal înainte de vârsta de 20 de ani
- Sânge în scaun ( hemocult pozitiv)
- Scurgere rectală de sânge sau melenă în gastroscopie neafectată
- Căutarea tumorilor în special în cazul pierderii neclare de greutate sau a metastazelor în cazul unei tumori primare necunoscute
- Boală inflamatorie intestinală suspectată
- Suspiciunea unei alte boli inflamatorii intestinale
- Modificări neclare ale mișcărilor intestinale, cum ar fi constipație ( constipație ) și / sau diaree ( diaree )
- Plângeri abdominale medii și inferioare neclare
- Controlul după terapia cancerului de colon și / sau polipectomia
Alternative
Înainte ca medicul curant sau gastroenterologul să recomande o colonoscopie, se recomandă o anamneză detaliată a istoriei familiei și a comportamentului poftei de mâncare , pierderea în greutate fără efort alimentar , durere , greață , vărsături , gaze sau mișcări intestinale , dacă se suspectează o boală intestinală schimbat.
Prin ascultarea abdomenului, sunt recunoscute zgomotele intestinale, care pot oferi informații despre funcția intestinală. Palparea de posibila rezistență ( de exemplu , tumori), atingând ( percuție ) și inspecția abdomenului , de asemenea , servi ca o posibilitate suplimentară de a evalua tractul gastrointestinal pentru schimbări. Examenul rectal poate contribui , de asemenea , la o examinare alternativă, prin care condițiile membranei mucoase și inferior secțiuni intestinale pot fi evaluate.
Examinarea scaunului prin intermediul unui test rapid pentru sângele ocult (invizibil) în scaun contează, precum și colonoscopia pentru screeningul cancerului colorectal. Testul este recomandat anual bărbaților și femeilor de la vârsta de 50 de ani conform ghidurilor, companiile de asigurări de sănătate plătesc testul de la vârsta de 50 de ani. Participarea regulată este importantă pentru a crește șansa unui diagnostic precoce al unui rezultat pozitiv al testului. Un astfel de rezultat pozitiv al testului (adică sângele în scaun) este o indicație pentru o colonoscopie. Cu toate acestea, un rezultat negativ al testului nu este un criteriu mai fiabil pentru excluderea cancerului de colon . În aprilie 2016, Comitetul mixt federal (G-BA) a decis că noi proceduri de testare ar trebui utilizate în viitor pentru depistarea precoce a cancerului de colon. Testele imunologice cantitative pentru detectarea sângelui invizibil în scaun ( iFOBT ) înlocuiesc testul bazat pe gujak (gFOBT) utilizat în prezent . Se spune că iFOBT dezvăluie o boală cu o probabilitate mai mare cu 5%.
Clisma colonic , care poate descrie intestinul gros si rect folosind conventionale razele X , este tot mai mult înlocuită cu colonoscopie virtuale , deoarece poate mai fiabil detecta tumori și alte modificări. Se așteaptă ca alte metode de imagistică să joace un rol mai mare în viitor, cum ar fi B. Endoscopia capsulei colonului. Folosind o cameră video, o reprezentare neinvazivă, foarte precisă a intestinului poate fi realizată mai rapid și fără o pregătire și un stres deosebit pentru pacient.
pregătire
Înainte de examinare, colonul trebuie golit, astfel încât examinarea să nu fie obstrucționată de resturile de scaun. În acest scop, un laxativ puternic se administrează cu o zi înainte sau ocazional cu câteva ore înainte de examinare, de obicei sub forma unei irigații colonice ortograde , mai rar ca clismă . Mulți pacienți consideră că epurarea cu o soluție de epurare PEG este stresantă și inconfortabilă. Până la începutul secolului 21, 3 până la 5 litri de lichid cu gust slab trebuiau băute în câteva ore. Gustul neplăcut poate fi atenuat prin răcirea soluției sau amestecarea ei cu suc de mere limpede. Există, de asemenea, suplimente de 2 litri cu aromă de lămâie sau portocală pe piață concepute pentru a ușura procesul. Cei care nu pot sau nu vor să bea laxativul pot primi, de asemenea, soluția printr-un tub gastric . Există, de asemenea, opțiunea de a curăța intestinul cu o combinație de laxative osmotice și motilitate și care influențează secreția. Pacientul trebuie să bea mult (ceai, apă etc.), dar băutul este de obicei mai ușor pentru el. Dezavantajul acestei metode este că schimbările de electroliți în apa corpului și echilibrul mineral apar mai frecvent, sarcina circulatorie poate fi mai mare și intestinul nu este la fel de curat.
dispozitiv
Colonoscopul flexibil are un diametru de aproximativ 1 cm și o lungime de aproximativ 1,2 metri. În cea mai mare parte se folosește astăzi un colonoscop video, care are o cameră la vârf și transmite imaginea către un monitor. Acest lucru face posibil ca pacientul să urmeze examinarea. Colonoscopul este echipat cu un dispozitiv de aspirație pentru a putea aspira reziduurile de scaun lichid și fluidul de irigație. Un canal de lucru permite introducerea de instrumente mici (pense și capcane) cu ajutorul cărora pot fi îndepărtate probe mici de țesut sau polipi.
Sedare și monitorizare
Colonoscopia este efectuată de un medic, fie într-o cabinet, fie într-o clinică. Dacă doriți, puteți utiliza un sedativ pentru această examinare, de ex. B. Midazolam , dacă este necesar împreună cu un calmant, cum ar fi pethidina sau tramadolul , pentru a face examinarea mai plăcută. Între timp, examinarea se efectuează și sub anestezie scurtă , de obicei cu propofol anestezic , astfel încât pacienții să nu observe nimic din întreaga procedură. Cu toate acestea, trebuie remarcat faptul că sedarea sau anestezia scurtă sunt responsabile pentru cel puțin 50% din complicațiile care apar în timpul examinării. În special, este cauza principală a complicațiilor cardiopulmonare (adică cardiovasculare și respiratorii), care sunt principala cauză a decesului legat de colonoscopie.
Avansarea dispozitivului poate duce la tensiune pe curelele suspendate ale colonului (intestinul gros). Acest lucru poate provoca durere. Cu toate acestea, aceste dureri sunt asociate cu cele de mai sus. Medicamente complet suprimabile, astfel încât niciun pacient să nu mai sufere din cauza examinării. Dacă pacientul dorește să rămână treaz pentru moment și să urmărească examinarea pe monitor, există întotdeauna opțiunea de a avea sedare sau anestezie scurtă în caz de simptome.
Pacientul este monitorizat continuu în timpul sedării. De obicei, o sondă este atașată la degetul pacientului pentru a măsura saturația și pulsul oxigenului ( pulsoximetrie ). La pacienții cu risc crescut, tensiunea arterială poate fi, de asemenea, măsurată de mai multe ori.
Procesul de examinare
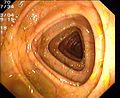
La începutul examinării, pacientul se întinde pe spate. În timp ce sedarea sau anestezia pot începe să aibă efect, pacientul este adus într-o poziție stângă stabilă, cu picioarele ușor îndoite. Instrumentul este avansat la vedere cu manevre de îndreptare sau repoziționare până când se atinge apendicele (caecum) sau ultima parte a intestinului subțire ( ileonul terminal ). Când colonoscopul este retras, intestinul se desfășoară prin insuflarea aerului (injecție cu aer) și întreaga mucoasă intestinală este atent căutată pentru modificări patologice. Examenul durează de obicei aproximativ 25 de minute. Volumul de aer de câțiva litri suflat pentru desfășurarea intestinală poate provoca pe scurt flatulența intestinală (așa-numitele „vânturi”) în timpul și după examinare , dar acestea dispar de obicei rapid. Utilizarea de CO 2 în loc de aer din cameră poate reduce problema, deoarece CO 2 este absorbit de mucoasa intestinală de până la 150 de ori mai repede.
Constatări
- Bulges ( diverticuli )
- Polipi
- Inflamație (de exemplu , boală inflamatorie intestinală , colită pseudomembranoasă )
- Ulcere ( ulcere )
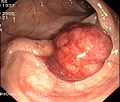
- Tumori
- Constricții ( stenoze )
- Sângerări mucoase
- Corpuri străine, paraziți
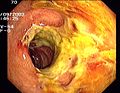
Sigma diverticul
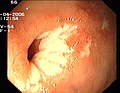
Angiodisplazia în apendice
terapie
Diverticulum
Diverticulele nu necesită nicio terapie și nu trebuie considerate ca o boală. Doar în cazul sângerării din diverticuli hemostaza este posibilă endoscopic în cazuri foarte rare. Diverticulita poate fi, de asemenea , diagnosticată, deși colonoscopia nu este recomandată în timpul fazei inflamatorii din cauza unei posibile perforări a peretelui intestinal inflamat și, prin urmare, mai ușor rănit.
Polipi
Polipii sunt vizibili macroscopic, majoritatea protuberanțelor pedunculate ale mucoasei. Pe parcursul mai multor ani, pot degenera și duce la cancer de colon (vezi și secvența adenom-carcinom ) și, prin urmare, sunt îndepărtați în aceeași sesiune (de asemenea, ca parte a screening-ului colonoscopiilor).
Inflamație / ulcer
Pentru o diferențiere mai precisă a modificărilor inflamatorii și a ulcerelor, se prelevează probe din membrana mucoasă cu forceps împinse prin endoscop ( biopsie ) și / sau secreții sunt obținute special pentru examinarea bacteriologică.
Tumori
În cazul tumorilor, în special de colon de cancer , sunt probe de țesut luate pentru o examinare detaliată a țesutului . La pacienții care nu mai sunt operabili, un stent poate fi inserat endoscopic în caz de constricție severă pentru a permite trecerea fecalelor și pentru a evita un anus artificial ( anus praeter ). Într-un studiu la scară largă efectuat în Saarland , s-a arătat că persoanele care au suferit colonoscopie preventivă ( screening cancer ) în ultimii zece ani au avut un cancer avansat semnificativ mai puțin frecvent decât cele dintr-un grup de comparație care au fost supuse colonoscopiei pentru prima dată (6,1% până la 11,4%).
Stenoze
În cazul constricțiilor, se poate introduce un balon prin endoscop care, după ce este umplut cu aer sau apă, extinde constricția ( dilatarea balonului ). Cu toate acestea, această terapie este rezervată numai specialiștilor, deoarece există riscul de ruptură intestinală ( perforație ).
Sângerare
Sângerarea apare atunci când:
- modificări inflamatorii
- Sângerări diverticulare
- Hemoroizii sângerează
- Malformații vasculare ( angiodisplazie )
- Ulcere ( ulcere )
Sângerarea poate fi oprită endoscopic cu injecția de medicamente sau cu căldură ( coagulare ).
Complicații
În zilele noastre, colonoscopia este considerată o examinare de rutină și, prin urmare, este deosebit de sigură și cu risc scăzut. Cu toate acestea, pot apărea complicații cu consecințe negative asupra sănătății pacientului.
Complicațiile posibile sunt perforațiile (deteriorarea peretelui intestinal) care pot apărea prin endoscop sau prin suflare în aer. Acest lucru poate duce la transferul conținutului intestinal și a bacteriilor în cavitatea abdominală, ceea ce poate face o operație necesară în cursul următor. Sângerarea și sângerarea secundară a peretelui intestinal, care poate rezulta din îndepărtarea polipilor (umflarea membranei mucoase) și / sau a țesuturilor, nu pot fi excluse. În majoritatea cazurilor, acestea pot fi deja satisfăcute în timpul colonoscopiei prin injecții, atașarea hemoclipselor sau alte proceduri. O sepsis poate (otrăvirea sângelui) ca urmare a Einschwemmung de bacterii intestinale să apară în sânge și administrarea de antibiotice face necesară. O doză prea mare de tranchilizante sau o reacție alergică la medicamentul administrat poate duce la tulburări ale funcției respiratorii și cardiovasculare și chiar stop cardiac.
Riscul celor mai multe complicații este mai mare la pacienții vârstnici (cu comorbidități grave) decât la pacienții mai tineri. Complicațiile pot apărea și în cazul în care colonoscopia este efectuată de un medic fără experiență.
Utilizați ca control medical preventiv
O colonoscopie sau colonoscopie poate fi utilizată în Germania ca examen preventiv de la vârsta de 50 de ani în asigurarea legală de sănătate . O a doua examinare poate fi efectuată la fiecare zece ani.
Avantajele unui control medical preventiv trebuie evaluate între eficacitatea sa efectivă și posibilele consecințe negative, cum ar fi complicațiile. Ca și alte măsuri preventive, colonoscopia are potențialul de a diagnostica în exces. Examinarea determină și tratează modificările patologice care nu ar fi putut afecta speranța de viață și calitatea vieții unei persoane chiar și fără tratament.
Ca parte a screeningului, pacienților fără simptome specifice li se administrează colonoscopie. În consecință, majoritatea pacienților nu vor fi diagnosticați cu cancer de colon preexistent. În schimb, 114 din 1000 de pacienți care nu primiseră anterior o colonoscopie au fost diagnosticați cu adenoame (polipi). Acestea se pot transforma în cancer colorectal, cancerul de colon malign. Complicațiile care implică tractul digestiv sau sistemul cardiovascular apar la 35 din 10.000 de examinări. Cu toate acestea, pot apărea complicații suplimentare în zilele următoare examinării.
Fiabilitatea colonoscopiei este ridicată. Aproximativ 97% din adenoamele existente , posibili precursori ai unui carcinom , sunt recunoscute. Cu toate acestea, calitatea depinde și de experiența examinatorului. Pentru a putea rezolva o colonoscopie ambulatorie cu asigurarea legală de sănătate, un medic din Germania trebuie să dovedească 200 de examinări și 10 eliminări de polip pe an.
Un studiu pe termen lung din Statele Unite, cu o perioadă de urmărire de până la 23 de ani, a constatat o reducere cu 53% a mortalității prin cancer de colon la persoanele care au avut o colonoscopie cu îndepărtarea polipilor de colon. Grupul de colonoscopie nu a fost comparat cu un grup real, netratat, ci cu o rată de mortalitate așteptată statistic; după o medie de 15 ani de observație, 12 din 2602 de pacienți (0,5%) au murit din cauza cancerului de colon în loc de cei 25 de pacienți statistic așteptați (1%). Aproximativ 48% dintre pacienți au murit din alte cauze în perioada de urmărire. Pentru fiecare 195 de colonoscopie efectuată, ar putea fi prevenită o moarte din cauza cancerului de colon. Cu toate acestea, nu se cunoaște măsura în care controlul medical preventiv crește speranța de viață . Studii suplimentare, care pot face afirmații mai precise despre efectele colonoscopiei ca examinare preventivă generală, se desfășoară în prezent în Europa de Nord, Spania și SUA. Cu toate acestea, rezultatele nu vor fi disponibile până în 2021. Un studiu de caz-control care a fost publicat în Annals of Internal Medicine în 2013 a constatat că o colonoscopie preventivă ar putea reduce incidența cancerului de colon cu mai mult de două treimi. Rezultatele sunt, prin urmare, similare cu un studiu german din 2011.
istorie
În anii 1960, Dr. Niwa și Dr. Yamagata de la Universitatea din Tokyo a folosit dispozitivul. După 1968, Dr. William Wolff și Dr. Hiromi Shinya a fost pionier în dezvoltarea coloscopului. Invenția lor în 1969 în Japonia a reprezentat un progres asupra clismei de bariu și a sigmoidoscopului flexibil, deoarece acestea ar putea fi utilizate pentru a vizualiza și a elimina polipii din întregul colon. Wolff și Shinya au pledat pentru invenția lor și au publicat o mare parte din dovezile timpurii necesare pentru a depăși scepticismul cu privire la siguranța și eficacitatea dispozitivului. Colonoscopia cu invenție și piață CCD este condusă de Fujifilm , Olympus și Hoya în Japonia. În 1982, Dr. Lawrence Kaplan de la Aspen Medical Group din St. Paul, MN, a raportat o serie de 100 de colonoscopii consecutive și endoscopii superioare efectuate într-o clinică independentă la kilometri de cel mai apropiat spital pentru a demonstra siguranța și rentabilitatea acestor proceduri ambulatorii. (Comunicare personală către Comisia mixtă pentru îngrijiri ambulatorii, mai 1983)
Vezi si
Acces oral (sortat după adâncimea de penetrare):
Acces anal (sortat după adâncimea de penetrare):
Dovezi individuale
- ↑ a b A. Bürger-Mildenberger, N. Menche, J. Willert: Îngrijirea bolilor tractului gastro-intestinal. În: N. Menche, T. Klare (Ed.): Medicină internă. Manual pentru profesiile de asistent medical. Ediția a IV-a. Elsevier GmbH, München 2005. pp. 318-319
- ↑ „Liniile directoare ale Comitetului mixt federal pentru programele organizate de depistare precoce a cancerului” (PDF; 316 kB)
- ↑ Screeningul cancerului de colon se va baza pe o nouă procedură de testare , PM G-BA din 21 aprilie 2016, accesată pe 26 aprilie 2016
- ↑ a b Graser și colab.: Comparație de colonografie CT, colonoscopie, sigmoidoscopie și teste de sânge oculte fecale pentru detectarea adenomului avansat într-o populație cu risc mediu. În: Gut 58 (2), 2009. pp. 241-248 doi: 10.1136 / gut.2008.156448
- ↑ „Planul National de Cancer“ ( amintirea originalului din 06 martie 2016 în Internet Archive ) Info: Arhiva link - ul a fost introdus în mod automat și nu a fost încă verificată. Vă rugăm să verificați linkul original și arhivă conform instrucțiunilor și apoi eliminați această notificare. (PDF; 270 kB). Domeniul de acțiune 1: Obiectivele lucrării 2 b. Dezvoltarea ulterioară a detectării precoce a cancerului colorectal (inclusiv dezvoltarea unui screening organizat al cancerului colorectal)
- ↑ H.-J. Schulz: Capsula de colon - o metodă în căutarea unei probleme? 34 Congresul german de coloproctologi. Munchen, 6-9. Martie 2008 doi: 10.1007 / s00053-008-8030-9
- ↑ A. Riphaus și colab.: Ghidul S3 „Sedare în endoscopie gastro-intestinală”. 2015. Secțiunea PDF 4.1.4.
- ↑ Guido Schachschal: Colonoscopie practică. Stuttgart 2010. p. 17.
- ↑ Documentat pentru prima dată în populație: colonoscopia protejează împotriva cancerului - posibil chiar și o mică colonoscopie de mare beneficiu. (PDF; 40 kB) Comunicat de presă al DKFZ din 4 ianuarie 2010
- ↑ Ministerul Federal al Sănătății: „Eficacitatea și eficiența colonoscopiei CT în comparație cu colonoscopia convențională în diagnosticul și detectarea precoce a cancerului de colon” (2009; PDF; 936 kB)
- ↑ Rabeneck și colab. (2008): Sângerarea și perforarea după colonoscopie ambulatorie și factorii lor de risc în practica clinică obișnuită, în: Gastroenterologie 135 (6), 1899-1906. doi: 10.1053 / j.gastro.2008.08.058
- ^ "Liniile directoare ale Comitetului mixt federal pentru programe organizate de depistare precoce a cancerului." (PDF; 316 kB)
- ↑ Brenner și colab. (2010): Protecția împotriva neoplasmelor colorectale din dreapta și din stânga după colonoscopie: studiu bazat pe populație. În: Jurnalul Institutului Național al Cancerului 102 (2), 89-95. doi: 10.1093 / jnci / djp436
- ↑ Crispin și colab. (2008): Calitatea procesului și incidența complicațiilor acute într-o serie de peste 230.000 de colonoscopii ambulatorii. În: Endoscopie 41 (12), 1018-1025. doi: 10.1055 / s-0029-1215214
- ↑ Warren și colab. (2009): Evenimente adverse după colonoscopie ambulatorie la populația Medicare. În: Annals of Internal Medicine 150 (12), 849-857
- ↑ Cerințe conform § 135 Abs. 2 SGB V pentru executarea și facturarea serviciilor colonoscopice ( „ Acordul de asigurare a calității pentru colonoscopie” ) din 15 iunie 2012.
- ^ AG Zauber, SJ Winawer, MJ O'Brien, I. Lansdorp-Vogelaar, M. van Ballegooijen, BF Hankey, W. Shi, JH Bond, M. Schapiro, JF Panish, ET Stewart, JD Waye: Polipectomie colonoscopică și lungă -prevenirea pe termen a deceselor provocate de cancerul colorectal. În: New England Journal of Medicine . Volumul 366, numărul 8, februarie 2012, pp. 687-696, doi : 10.1056 / NEJMoa1100370 , PMID 22356322 , PMC 3322371 (text complet gratuit).
- ^ ClinicalTrials.gov
- ^ ClinicalTrials.gov
- ^ ClinicalTrials.gov
- ↑ CA Doubeni, S. Weinmann, K. Adams, A. Kamineni, DS Buist, AS Ash, CM Rutter, VP Doria-Rose, DA Corley, RT Greenlee, J. Chubak, A. Williams, AR Kroll-Desrosiers, E Johnson, J. Webster, K. Richert-Boe, TR Levin, RH Fletcher, NS Weiss: Screening colonoscopy and risk for incident late-stage cancer colorectal diagnostic in adult cu risc mediu: un studiu de caz-control imbricat. În: Analele medicinii interne. Volumul 158, numărul 5 Pt 1, martie 2013, pp. 312-320. doi : 10.7326 / 0003-4819-158-5-201303050-00003 . PMID 23460054 .
- ^ H. Brenner, J. Chang-Claude, CM Seiler, A. Rickert, M. Hoffmeister: Protecția împotriva cancerului colorectal după colonoscopie: un studiu bazat pe populație, caz-control. În: Analele medicinii interne. Volumul 154, numărul 1, ianuarie 2011, pp. 22-30. doi : 10.7326 / 0003-4819-154-1-201101040-00004 . PMID 21200035 .
- ↑ パ リ エ ッ ト | 消化管 内 視 鏡 コ ロ ノ ス コ ー プ の 挿入 (1). Adus la 12 septembrie 2020 (japonez).
- ↑ Wolff WI. (Septembrie 1989). „Colonoscopie: istorie și dezvoltare”. Sunt J Gastroenterol. 84 (9): 1017-25.
- ↑ Wolff WI, Shinya H (septembrie 1974). „Diagnostic mai timpuriu al cancerului de colon prin endoscopie colonică (colonoscopie)”. Cancer. 34 (Supliment S3): 912-931 .